
Canale lombare stretto
Definizione :
Si parla di canale lombare stretto, quando lo spazio a disposizione per i nervi è troppo stretto. Per estensione, spesso raggruppiamo sotto questo nome anche la stenosi foraminale (i piccoli fori laterali di uscita della colonna) e la stenosi recessi (la piega che il nervo prende prima di lasciare la colonna).
Classicamente, ci sono 3 tipi di canali lombari stretti:
-
Congenito (correlato a peduncoli corti)
-
Degenerativa (legata all'ipertrofia articolare)
-
Misto (combinazione di peduncoli corti e ipertrofia articolare)
Diversi elementi principali contribuiranno ad aumentare la stenosi (restringimento) degli stretti canali lombari:
-
Protrusione del disco (poiché si tratta di una lesione degenerativa, anche il disco è spesso degenerato e quindi ha perso la sua altezza. La perdita di altezza del disco causa protrusione perché il legamento longitudinale posteriore è attaccato alle vertebre adiacenti, ma può raggrinzirsi vicino al disco Questo elemento sarà classicamente dinamico, cioè aumenterà la lordosi e diminuirà la cifosi).
-
Stenosi foraminale indiretta (legata anche alla perdita di altezza del disco, quindi anche dinamica).
-
Una " ipertrofia dei legamenti gialli " (infatti, è l'approssimazione delle inserzioni dei legamenti gialli in caso di ipertrofia articolare che li rende più spessi). Misurare l'area del canale spinale utilizzando solo i confini ossei è quindi priva di significato ed è l'area del sacco durale (in una sezione assiale) che assume più significato.
-
Una cisti del legamento giallo . Queste cisti sono più comuni nei casi di ingrossamento articolare e aumentano il grado di compressione.
-
Lipomatosi epidurale . Queste lipomatosi sono più frequenti in caso di canale lombare stretto e aumentano la compressione posteriore sul sacco durale.
-
Spondilolistesi (scivolamento di una vertebra rispetto a un'altra). Una spondilolistesi degenerativa aumenterà la stenosi duttale e potrà influenzare le scelte tecniche in caso di intervento a seconda della sua stabilità.
-
La scoliosi associata aumenterà da un lato lo stiramento delle radici e la loro sensibilità alla compressione e dall'altro la stenosi foraminale nelle concavità .

Clinico:
-
Claudicazione neurogena
-
Unilaterale, bilaterale o alternata
-
Di solito senza deficit neurologico
-
Diminuito dalla flessione anteriore del tronco e dalla posizione seduta
(Chiediamo sempre se il paziente è sollevato spingendo un carrello quando fa la spesa nei supermercati) -
Diagnosi differenziale di origine vascolare
-
-
Lombalgia (contrariamente alla credenza popolare, uno stretto canale lombare può manifestarsi solo come lombalgia senza alcuna componente radicale)
-
Limitazione del perimetro di calpestio . Infine, questo elemento è il più importante, perché il dolore rimane soggettivo per definizione e alcuni pazienti difficilmente descrivono il dolore anche se non sono in grado di camminare per più di 200 m senza fermarsi. L'impatto funzionale è più significativo del dolore.


Indicazione operativa:
-
Non esiste un'indicazione assoluta per l'intervento, perché è determinante l'impatto sulla qualità di vita e sull'autonomia del paziente. Come linee guida, possiamo mantenere:
-
Dolore ritenuto invalidante dal paziente
-
Perimetro di deambulazione inferiore a 1 km (sotto, tende a verificarsi una massiccia atrofia della muscolatura)
-
Perdita di indipendenza / autonomia (come il dolore, questo è altamente soggettivo)
-
-
Non esiste un limite di età reale, perché la morbilità / mortalità legata alla ridotta deambulazione negli anziani spesso supera la morbilità / mortalità legata all'intervento.

Canale lombare stretto: valutazione radiologica
Valutazione radiologica:
-
Radiografie funzionali lombari sotto carico
-
Scansione TC lombare

TAC lombare:
-
Mostra molto bene l'osso e l'artrosi
-
Mostra bene i legamenti gialli
-
Mostra moderatamente bene il sacco durale
-
Mostra buone sporgenze del disco
-
Richiede una grande dose di raggi perché deve essere eseguita in continuo su più livelli per valutare l'estensione cranio-caudale della stenosi.
-
Richiede ricostruzioni sagittali per valutare correttamente la stenosi foraminale e gli eventuali scivoloni associati
Radicolografia lombare:
-
Esame invasivo
-
Rimane il "gold standard" in alcuni casi difficili
-
Mostra bene la stenosi centrale e i recessi
-
Deve essere combinato con una TAC post-radicolografia per apprezzare appieno i legamenti gialli, il disco e le faccette articolari
-
Può essere combinato con immagini dinamiche (in flessione / estensione), che ha il vantaggio di dimostrare chiaramente la componente dinamica




MRI lombare:
Esame non invasivo
Buona visione delle radici, sacco durale
Valutazione dello stato di idratazione del disco e segni indiretti della sua degenerazione (segni modici)
Valutazione dell'intera colonna lombare
Valutazione della muscolatura paralombare
Possibilità di sequenze mielografiche che simulano in una certa misura la radicolografia
Visualizzazione limitata dell'osteoartrosi
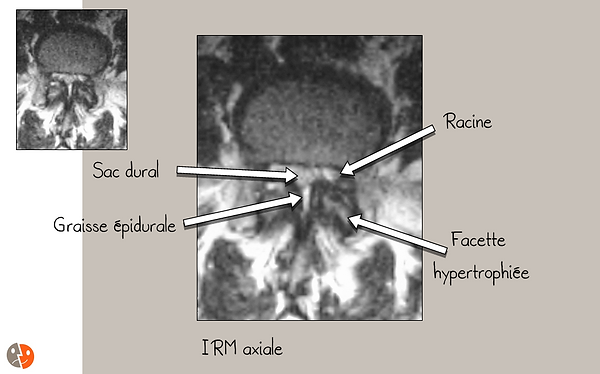
Canale lombare stretto: trattamenti
Opzioni di trattamento:
-
Astensione
-
Lo stretto canale lombare non ha un impatto funzionale sufficiente o non causa dolore "sufficiente"
-
Le comorbidità del paziente rendono l'operazione troppo rischiosa dal punto di vista anestetico
-
Scelta filosofica del paziente (a causa della sua età o di qualsiasi altra considerazione)
-
-
prudente
-
Non esiste un vero trattamento conservativo, ma la fisioterapia e la terapia occupazionale possono comunque aiutare il paziente a vivere meglio con la sua stretta colonna vertebrale. Diversi elementi possono contribuire a questo beneficio clinico:
-
Accettare la postura in flessione anteriore del tronco che dà sollievo al paziente. Ad esempio, spingere un carrello lo allevierà, così come camminare con un rolator.
-
Fai in modo che coloro che li circondano accettino il disturbo posturale nella flessione anteriore del tronco! Quante volte il paziente sentirà "Ma siediti! È meglio per la tua schiena!" e provare a farlo mentre aumenta il dolore?
-
Impara a dividere la tua attività. È il tempo consecutivo che causa dolore, non il tempo cumulativo. Il paziente non sarà in grado di camminare per 60 minuti di seguito, ma sarà in grado di camminare 4 x 15 minuti o 6 x 10 minuti.
-
Mantenere la migliore muscolatura lombare possibile facendo una passeggiata frazionata (sembra che una buona muscolatura paralombare rallenti la progressione dell'osteoartrosi).
-
Salite i piani (perché la posizione è favorevole), ma scendete con l'ascensore (perché questo aumenta la lordosi lombare che peggiora la compressione dei nervi).
-
Evitare una posizione eretta statica che aumenta la lordosi lombare (evitare quindi aperitivi, mostre, concerti, ecc.). Ad esempio, se il paziente incontra un amico per strada, non dovrebbe fermarsi a parlargli, ma suggerirgli di sedersi per parlare o parlare mentre cammina.
-
Evita di dormire con le gambe distese e metti sempre un cuscino sotto le ginocchia per dormire sulla schiena (perché piegare le ginocchia diminuisce la lordosi lombare).
-
Gli esercizi di base sono utili, ma spesso difficili da fare dopo una certa età. Tuttavia, è possibile eseguire alcuni esercizi semplificati.
-
-
-
-
Iniezioni epidurali : storicamente, le iniezioni epidurali erano piuttosto popolari per i pazienti con un canale spinale stretto, specialmente multistrato perché consentiva un effetto su molte radici. Ci sono diversi difetti principali con epidurali in caso di un canale lombare stretto:
-
Effetto volume: il prodotto iniettato occupa spazio nel canale per definizione troppo stretto, con conseguente aumento della compressione (spesso però transitoria)
-
Il rischio di rottura durale è aumentato perché lo spazio tra il legamento giallo e la dura (spazio epidurale) può essere virtuale e la tecnica di iniezione con perdita di resistenza può diventare molto casuale.
-
La distribuzione del farmaco iniettato a volte è abbastanza casuale e per valutarla è necessaria un'epidurografia. L'epidurografia ha purtroppo la conseguenza di aumentare l'effetto volume intracanale.
-
L'approccio può essere reso tecnicamente difficile a causa dell'ipertrofia delle faccette e potenzialmente dell'ipertrofia dei processi spinosi. L'uso della fluoroscopia è imperativo.
-
Dal nostro punto di vista, le iniezioni epidurali non sono indicate nei casi di dotto lombare stretto a meno che non sia associata una lipomatosi epidurale.
-
Se viene eseguita un'epidurale, due cose possono ridurre il rischio:
-
approccio paramediano (che permette di evitare meglio la faccetta articolare e la membrana spinosa e riduce la lunghezza dell'ago che passerà nello spazio epidurale).
-
posizione prona piuttosto che decubito laterale poiché questo rilassa ulteriormente la dura e aumenta leggermente lo spazio epidurale che limita il rischio di rottura durale (ma aumenta la compressione della radice, che può essere dolorosamente avvertita dal paziente)
-
gesto eseguito sotto sedazione per evitare qualsiasi movimento prematuro del paziente e ridurre il dolore (che riduce l'effetto Valsalva e la dilatazione del sacco durale, riducendo così il rischio di rottura durale).
-
-
-
Blocchi di sfaccettatura : i blocchi di sfaccettatura del tipo a blocco di branca hanno un effetto minimo sul dolore del paziente e nessun effetto sul perimetro di deambulazione. I blocchi intra-articolari delle faccette hanno spesso un buon effetto sul dolore del paziente, ma questo è limitato nel tempo (in media da 1 a 2 mesi). I blocchi iterativi intra-articolari delle faccette sono probabilmente la migliore alternativa per i pazienti che non possono essere operati a causa delle loro comorbilità o per coloro che non vogliono essere operati.
-
Blocchi periradicolari : i blocchi periradicolari non hanno una reale applicazione nei canali lombari stretti a causa del loro esclusivo effetto extra-canalare.
-
-
Operazioni :
-
Si tratta di un intervento eminentemente "su misura" perché non esistono due canali lombari strettamente identici. Molti elementi associati allo stretto canale lombare influenzeranno le scelte tecniche (spondilolistesi, scoliosi, cisti del legamento giallo, ecc.)
-
Le principali scelte chirurgiche sono:
-
Decompressione (laminectomia, foraminotomia, artrectomia, unilaterale o bilaterale, ...)
-
Spondilodesi (PLIF, TLIF, innesto posteriore, strumentazione, ...)
-
Stabilizzazione dinamica (interspinosa, strumentata, ...)
-
Analgesico puro (pompa di morfina, stimolatore del midollo spinale, ...)
-
-
Le opzioni chirurgiche sopra menzionate possono essere combinate, quindi le possibilità sono quasi infinite.
-
A causa delle numerosissime possibilità chirurgiche, dell'eterogeneità della patologia di base e del lungo decorso, non è possibile effettuare uno studio prospettico randomizzato veramente valido. Il paziente riceverà quindi pareri multipli e discordanti a seconda dei chirurghi che consulterà.
-
Canale lombare stretto: operazioni


Decompressione bilaterale:
La decompressione bilaterale è l'operazione "classica" per un canale lombare stretto. Può essere eseguito su uno o più piani. Diversi elementi sono inclusi in questa decompressione:
-
Laminectomia bilaterale (rimozione totale delle lame) o emilaminectomia bilaterale (rimozione parziale delle lame)
-
Flavectomia bilaterale (rimozione dei legamenti gialli)
-
Spinectomia (rimozione parziale del processo spinoso superiore e del processo spinoso inferiore) con rimozione del legamento interspinale
-
Artrectomia delle faccette parziali (mediante sottomissione per decomprimere al meglio i forami (parte centrale) e recessarli senza compromettere troppo la stabilità del segmento)

TAC preoperatoria:
La parte rimossa durante la decompressione bilaterale è macchiata. È:
-
Le lame
-
Spinoso
-
Legamenti gialli
-
Parte delle faccette articolari

Vista operativa:
Questa è una vista ripresa dal microscopio operatorio. Il sacco durale è ben decompresso e ha assunto una forma cilindrica. In realtà si nota anche che pulsa con la frequenza cardiaca e con la respirazione a testimonianza dell'assenza di compressione residua.
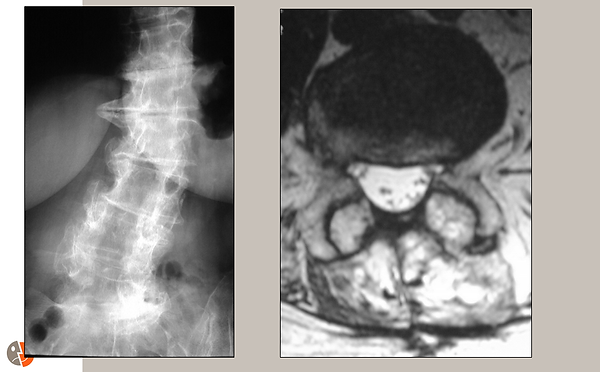
Radiografia postoperatoria e risonanza magnetica:
L'immagine a sinistra è una radiografia frontale che mostra la decompressione (area scura) in più fasi. Anche la scoliosi è ben dimostrata.
L'immagine a destra è una sezione MRI assiale. Il sacco durale decompresso è visibile in bianco.
Possibile complemento alla decompressione: spondilodesi
La stabilità lombare dopo la decompressione è oggetto di grandi controversie.
A seconda del tipo di decompressione, si creerà instabilità soprattutto se si sacrificano strutture stabilizzanti come il legamento interspinale o le faccette articolari. Anche elementi intrinseci alla colonna vertebrale del paziente influenzeranno questa stabilità come spondilolistesi, scoliosi, degenerazione del disco o scarsa qualità della muscolatura paralombare.
Due filosofie combinabili mirano a ridurre il rischio di instabilità postoperatoria:
-
Decompressione "sfumata" per destabilizzare meno. Ad esempio, si può optare per una decompressione unilaterale preservando così il legamento interspinale, il legamentumum e la faccetta articolare controlaterale. Puoi anche aprire solo forami e recessi. Molteplici sono le varianti e le sfumature tecniche (l'uso di frese rapide e il microscopio operatorio permette di preservare le strutture più importanti)
-
Spondilodesi : una fusione ossea con o senza strumentazione posteriore previene l'instabilità del segmento operato. La fusione intradiscale in gabbia può essere un'alternativa meno invasiva. Diversi elementi devono essere presi in considerazione nella scelta o meno di eseguire una spondilodesi:
-
Trattandosi spesso di pazienti anziani, l'aumento della durata dell'intervento e dell'emorragia (conseguenze dell'associazione di una spandylodesi) aumenta la morbilità / mortalità dell'intervento. A volte, un approccio sequenziale può essere meno rischioso (2 operazioni di 2 ore e mezza sono meno rischiose di un'operazione di 5 ore in un paziente anziano).
-
Troppa rigidità nel segmento operato aumenta il rischio di destabilizzare i segmenti adiacenti. La scelta del materiale utilizzato per la spondilodesi influenzerà questo rischio modulando l'elasticità dell'assieme.
-
Il costo dell'intervento è notevolmente più alto. Va ovviamente tenuto conto anche del rischio di dover intervenire nuovamente se non viene eseguita una spondilodesi.
-
Un approccio non dogmatico e individualizzato alla chirurgia del canale lombare stretto ci sembra quindi il modo migliore per procedere.
Canale lombare stretto: stabilizzazione interspinosa dinamica
Alternativa chirurgica: stabilizzazione interspinosa dinamica
La stabilizzazione interspinosa dinamica può essere utilizzata come singola operazione o in aggiunta alla decompressione purché siano stati preservati i processi spinosi e le lame sufficienti.
Il principio è aprire indirettamente i forami e impedire che si chiudano nella lordosi.
Se il paziente avverte un miglioramento nella flessione anteriore del tronco, c'è necessariamente un potenziale miglioramento per la stabilizzazione interspinosa dinamica poiché questo simula la flessione anteriore del tronco ("delordosi" lombare).
Impianti interspinosi:
Esistono molti impianti interspinali (Diam, Coflex, Aperius, X-Stop, GelFix, ...). Alcuni sono progettati per l'impianto percutaneo mentre altri necessitano di un'apertura più classica.
Tutti gli impianti hanno elementi progettati per impedire la loro migrazione dallo spazio interspinale.
Canale lombare stretto: fisioterapia postoperatoria



Canale lombare stretto: istruzioni per interventi chirurgici futuri
Queste istruzioni riguardano i pazienti operati dal nostro team. Ogni centro ha i propri protocolli di trattamento e possono differire dalle istruzioni seguenti.
Preparazione prima dell'operazione:
-
I farmaci antiaggreganti come l'aspirina o il Plavix devono essere sospesi 10 giorni prima della data dell'operazione. Tuttavia, devi assicurarti con il tuo medico o il tuo cardiologo che questa interruzione non sia rischiosa. Se l'arresto non è possibile, è necessario informare il chirurgo e l'anestesista per vedere se l'operazione pianificata viene continuata alla data programmata.
-
I farmaci anticoagulanti come Sintrom devono essere sospesi 1 settimana prima della data dell'operazione. L'incrocio con iniezioni di eparina (ad esempio Fraxiparine, Fragmin) sarà effettuato sotto la supervisione del medico curante. Per la procedura è necessario un PT al 60%. Tuttavia, devi assicurarti con il tuo medico o il tuo cardiologo che questa interruzione non sia rischiosa. I moderni farmaci anticoagulanti come Xarelto devono essere sospesi 2 giorni prima della data dell'operazione. Se l'arresto non è possibile, è necessario informare il chirurgo e l'anestesista per vedere se l'operazione pianificata viene continuata alla data programmata.
-
Dovresti portare un elenco dei tuoi soliti farmaci per la procedura. Se il tuo trattamento non è comune, considera di prendere anche i medicinali stessi.
-
Devi portare i tuoi ultimi esami radiologici (TC, RM, raggi X) per l'operazione se li hai a casa.
-
In caso di allergia nota, si prega di informare il personale infermieristico e l'anestesista anche se è già nella propria cartella. Alcune allergie possono richiedere una valutazione allergologica specifica e portare al rinvio della procedura.
Conseguenze postoperatorie:
-
Mantieni la posizione a letto sulla schiena per 4 ore per facilitare l'emostasi, quindi puoi girarti su un fianco in blocco.
-
In assenza di perdita di liquido cerebrospinale, non solo è possibile, ma anche auspicabile, alzarsi e camminare già 6 ore dopo l'intervento. Devi alzarti tutto e il fisioterapista e / o l'infermiera ti accompagneranno per i primi risvegli.
Ferita - cicatrice:
-
La cicatrice sarà più bella se non viene esposta al sole per 1 anno dopo l'operazione. Ricordati di proteggerlo con i vestiti o con uno schermo totale.
-
Gli Steristrips devono essere conservati fino al controllo 3 settimane dopo l'intervento.
-
I fili sono riassorbibili e non devono essere rimossi .
-
In caso di dimissione e / o febbre , chiama immediatamente la segreteria (021 923 3848) o in caso di indisponibilità il tuo medico curante, l'ospedale dove hai avuto l'intervento o il pronto soccorso di un ospedale vicino al tuo casa.
Medicinali:
-
I soliti farmaci dovrebbero essere continuati come prima dell'operazione.
-
I farmaci antiaggreganti come Aspirina o Plavix possono essere ripresi il giorno successivo all'intervento.
-
I farmaci anticoagulanti come Sintrom possono essere ripresi già 3 giorni dopo la procedura.
-
I farmaci analgesici (Dafalgan, Irfen, Tramal, ecc.) Devono essere assunti solo in caso di dolore; non sono obbligatorie e non influenzano la guarigione in senso proprio.
Torna a casa:
-
Ricordati di portare con te la tua cartella radiologica quando torni a casa.
-
Si prega di verificare di avere abbastanza farmaci a casa per il giorno del ritorno, soprattutto prima di un fine settimana o un giorno festivo.
-
Verifica di aver ricevuto (se necessario):
-
prescrizione per farmaci antidolorifici
-
la prescrizione per la fisioterapia (non sistematica)
-
l'ordine per il caregiver a casa (prendere contatto prima dell'intervento)
-
interruzione del lavoro
-
la data e l'ora del prossimo controllo
-
Attività fisica:
-
Camminare è la migliore attività fisica dopo un tale intervento . In assenza di dolore, non viene fissato alcun limite di tempo. È comunque preferibile privilegiare la frequenza alla durata. Pertanto, è generalmente meglio camminare 4 x 15 minuti al giorno piuttosto che fare una passeggiata di un'ora al giorno.
-
I tacchi tra 1 e 4 cm sono più adatti per la schiena.
-
Devi rispettare i limiti dettati dal tuo corpo , perché un eccesso di attività un giorno quasi sempre porta ad una limitazione dell'attività nei giorni successivi con un bilancio complessivo negativo.
-
Storicamente, un limite per i carichi è stato sistematicamente prescritto. Attualmente riteniamo che gli sbalzi dovrebbero essere evitati il più possibile anche per un piccolo carico, ma che non ci sia limite assoluto se il carico viene portato contro il corpo. Il buon senso dovrebbe prevalere e se un determinato carico provoca dolore, devi aspettare ancora qualche settimana!
-
Le posizioni statiche, seduti o in piedi senza camminare, sono scarsamente tollerate e sono fonte di dolore. È preferibile un cambio di posizione frequente.
Sport:
-
La ripresa dell'attività sportiva non deve provocare l'insorgenza o l'aumento del dolore, ma è auspicabile una ripresa anticipata per non perdere troppo muscolo.
-
La camminata veloce rimane la migliore attività sportiva per la schiena. In caso di disturbi dell'equilibrio o insicurezza soggettiva, si consiglia l'uso dei bastoncini da nordic walking.
-
Salire le scale è un ottimo esercizio, ma scendere le scale è meno favorevole. Se è disponibile un ascensore, cammina su e giù con l'ascensore!
-
È possibile nuotare sul dorso e sul davanti, ma la rana dovrebbe essere evitata per 3 mesi poiché aumenta troppo la lordosi lombare.
-
La corsa è possibile da 3 mesi, ma evitando l'asfalto. Preferisco correre nella foresta o su una pista finlandese, ad esempio.
-
Lo sci alpino o lo snowboard è possibile da 3 a 6 mesi.
-
Le ciaspolate sono ottime e possono essere avviate dopo 1 mese.
-
La bicicletta può essere ritirata un mese dopo l'operazione. Questo sport non affatica la schiena se usi un'alta velocità di rotazione ed eviti sviluppi troppo duri. Il ciclismo è un ottimo sport cardiovascolare e per quadricipiti e polpacci, ma non provoca muscoli della schiena e dello stomaco.
-
Gli sport che comportano forti rotazioni dissociate della spalla / del bacino come il tennis o il golf dovrebbero essere evitati per almeno 6 mesi.
Lavoro:
-
Sei in congedo per malattia completo almeno fino al controllo postoperatorio a 3 settimane, quindi secondo la tua valutazione.
-
Come regola generale, la durata media di un congedo per malattia completo per questo tipo di intervento è di 3-4 mesi. Un recupero part-time di solito segue questo periodo di interruzione totale.
Trasporto:
-
I viaggi in auto non devono superare i 30 minuti consecutivi nel 1 ° mese. Se è necessario un viaggio più lungo, fare una pausa dopo 30 minuti e camminare almeno 10 minuti durante questa pausa. Un viaggio più lungo non solo è doloroso, ma aumenta il rischio di trombosi venosa profonda (che è già temporaneamente aumentata dall'operazione).
-
Il mezzo di trasporto più adatto è il treno . L'autobus e l'aereo sono possibili e meglio supportati dell'auto.
-
Quando un viaggio è fattibile a piedi, non prendere l'auto!
-
Una settimana prima dell'operazione, non c'è più alcuna differenza tra passeggero e conducente e puoi guidare o meno a seconda delle tue preferenze.
Notte:
-
La posizione prona non è ben tollerata e non è raccomandata.
-
Se non ci sono problemi respiratori, è preferibile una posizione sdraiata piatta, tuttavia è accettabile un leggero angolo (10 gradi).
-
Il tipo di materasso consigliato è molto duro o di tipo "memory" Tempur
-
Stando sdraiati sulla schiena, è necessario mettere un cuscino sotto le ginocchia per evitare l'iperlordosi lombare e stando sdraiati sul fianco, è necessario mettere un cuscino tra le ginocchia per evitare la rotazione del bacino.
Esami radiologici:
-
Il suo intervento non controindica alcun successivo esame radiologico. I raggi X, una TAC, un'ecografia o una risonanza magnetica sono perfettamente possibili in caso di indicazione medica. Non sono necessarie precauzioni speciali per questi esami radiologici.
Fisioterapia:
-
La fisioterapia è prescritta da prescrizione medica e non è sistematica.
-
Nella maggior parte dei casi, valutiamo la sua indicazione per il controllo a 3 settimane dall'operazione.
-
Gli obiettivi della fisioterapia sono:
-
Educativo (impara a comportarti con il tuo problema alla schiena)
-
Analgesico (riduce il dolore)
-
Miglioramento della propriocezione (percezione del corpo nello spazio), soprattutto per il bacino e le caviglie
-
Funzione muscolare migliorata con forza ridotta
-
-
Quando possibile, scegli un fisioterapista vicino a casa tua per evitare un viaggio in macchina per arrivarci.
.
Vari:
-
E 'possibile fare la doccia con l'apposita fasciatura applicata, ma va asciugata bene tamponando successivamente. Non strofinare per non staccare la medicazione e gli steristrip.
-
È meglio aspettare 4 giorni dopo aver rimosso la medicazione per fare il bagno.
-
La fisioterapia in piscina è possibile con la medicazione per la doccia, ma non restare in acqua per più di 20 minuti.
-
È possibile riprendere i rapporti sessuali non appena torni a casa, ma è meglio far lavorare il tuo partner.

